心原性塞栓症とは?
心原性塞栓症は、心臓でできた血の塊(血栓)が血流に乗って脳や他の臓器に移動し、血管を詰まらせることで引き起こされます。「心房細動」という、心臓の上部にある部屋が不規則に拍動する不整脈を有する場合、左心房内の構造物である左心耳で血栓が形成されやすくなり、心原性塞栓症を発症しやすくなります。
心原性塞栓症は、以下の症状を引き起こすことがあります。
- 突然の片側の麻痺
- 言語障害
- 視覚障害
- めまい
このため、心房細動を発症した患者さんは心原性塞栓症を予防する必要があります。
これまでは、心原性塞栓症の予防には抗凝固薬(血をサラサラにする薬)しか手段がありませんでしたが、副作用として出血リスクが高くなること(出血しやすくなること)が問題でした。特に塞栓症のリスクが高い患者さんにおいては、出血リスクも同様に高いことが多いです。
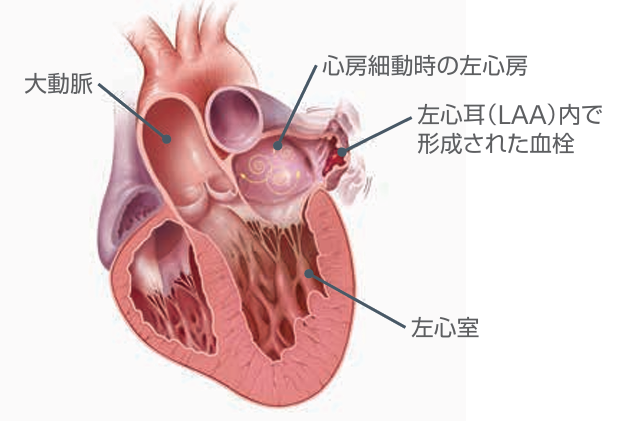
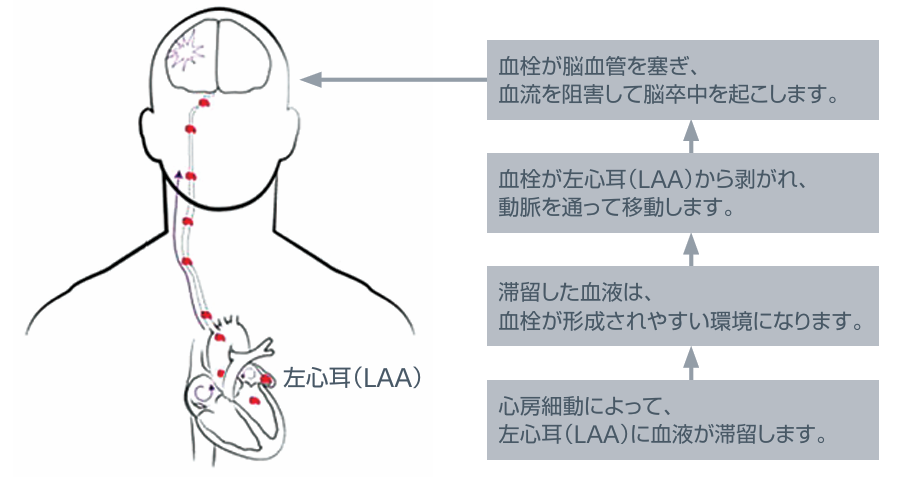
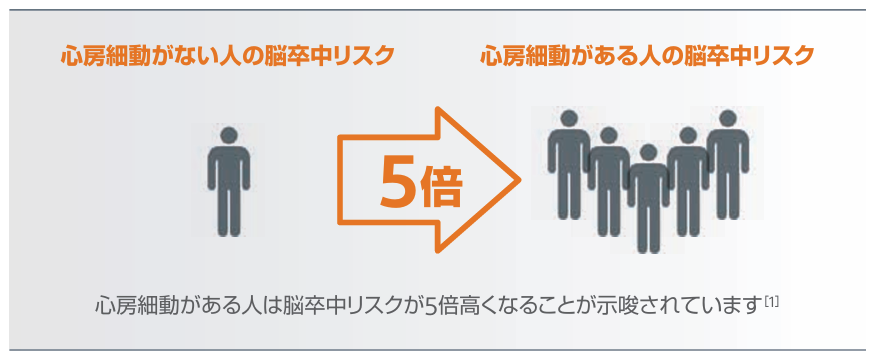
Watchman®(経皮的左心耳閉鎖術)とは?
心房細動を発症した患者さんに対しては、抗凝固薬(血液をサラサラにする薬)を内服し血栓の形成を防ぐことが有効とされています。しかしながら、一部の患者さんでは、出血のリスクが高いなどの理由で、抗凝固薬の服用が難しい場合があります。
Watchman®は左心耳を閉鎖することで血栓の形成を防ぎ、脳卒中リスクを低下させることが期待されています。
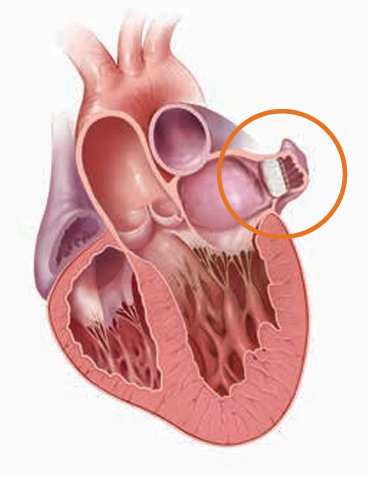
Watchman®のメリット
抗血栓薬を減量できる
抗凝固療法に依存することなく血栓リスクを低減できるため、抗血栓薬の減量が可能になります。
患者様の身体への負担が少ない
開胸の必要がないため、体への負担が軽減されます。
術後の社会復帰が早い
順調に経過すれば、数日で退院が可能です(ただし、病状や体調により入院期間が延長される場合もあります)。
傷が小さい
足の付け根からカテーテルを挿入するため、1cm未満の目立たない傷で治療が行えます。
治療の流れ
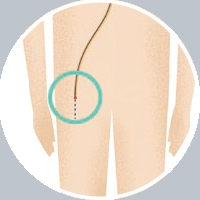
Watchman®を留置するには、脚の付け根に小さい切り込みを入れて細い管(カテーテル)を挿入します。
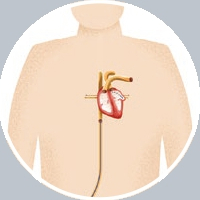
カテーテルを通してWatchman®を左心耳(LAA)に誘導します。

手技は全身麻酔下で行われ、約1時間を要します。
Watchman®を留置した患者さんは一般的に手技の翌日から歩行が可能です。
- 全身麻酔での手技です
- 手技時間は約1時間です
- 一般的に手技の翌日から歩行可能です
- 手技後約45日以降にワルファリンやDOAC(直接経口抗凝固薬)服用を中止できる可能性があります
治療の対象となる方
以下のような方が治療の対象となります。
心房細動を有し、出血リスクが高い患者様
心房細動は、心原性塞栓症のリスクが高まる疾患の一つで、抗血栓薬(血をサラサラにする薬)を内服することが一般的ですが、以下の患者様は出血リスクが高いとされます。
- 併存疾患がある
- 出血歴がある
- 転倒しやすい
- 高齢者
- 複数の抗血栓薬(血をサラサラにする薬)を内服している
その他総合的に、経皮的左心耳閉鎖による予防治療が望ましいと判断された患者さんが治療の対象となります。
抗凝固薬を内服しても心原性塞栓症を発症した方
抗血栓薬は心原性塞栓症の治療として有効な治療ですが、内服しても心原性塞栓症を予防できない場合もあります。そのような場合、Watchman®が有効である可能性があります。
よくある質問
費用はどのくらいかかりますか?
Watchman®を用いた経皮的左心耳閉鎖術は健康保険の適用対象であり、高額療養費制度の利用により自己負担額を減らすことが可能です。
高額療養費制度とは?
1か月に支払った医療費が高額になった場合、定められた上限額を超えた金額が払い戻される制度です。上限額は、個人や世帯の所得に応じて決まります。詳しくは、加入されている公的医療保険組合や厚生労働省のウェブサイトでご確認ください。
高額療養費制度を利用される皆さまへ |厚生労働省 (mhlw.go.jp)
※入院時の食費負担や差額ベッド代等は含みません。
どのような合併症がありますか?
Watchman®を用いた経皮的左心耳閉鎖術は医療行為であるため、いくつかの合併症リスクが伴います。リスクを最小限に抑えるよう努めておりますが、以下の合併症についてご理解ください。
1. 出血(発生率: 1~5%)
カテーテルを挿入した部位の出血や、心臓周囲の出血が起こりえます。出血量が多い場合、追加の処置や輸血を必要とする場合があります。
2. 感染(発生率: 1%未満)
手術部位やカテーテル挿入部位で感染が生じ、抗生剤加療やデバイスの摘出が必要となる場合があります。
3. 血栓形成(発生率: 約3%)
デバイスの周囲で血栓が形成される可能性があり、その血栓によって塞栓症を発症することがあります。この場合、抗血栓療法を強化する必要性があります。
4. デバイスの位置ずれ(発生率: 約1%未満)
術後にデバイスが適切な留置位置からずれてしまうことがあります。この場合、デバイスの摘出が必要となることがあります。
5. 心タンポナーデ(発生率: 約1%未満)
心臓周囲に血液が溜まり、心臓が圧迫され機能が低下することがあります。この場合は追加の処置、手術が必要となることがあります。
6. アレルギー反応(発生率: 約1%)
デバイスの材料や造影剤対してアレルギー反応が出る場合があります。これには発疹やかゆみなどの症状が含まれます。
当院のリスク管理とサポート体制
当院では、合併症のリスクを最小限に抑えるために事前の精密検査を実施し、患者様に適切なアプローチで治療を提供いたします。また、万が一の合併症に備え、迅速な対応ができる体制を整えています。手術後も丁寧なフォローアップを行いますので、ご安心ください。
治療による痛みはどの程度ですか?
手術中に苦痛を感じることがないよう、全身麻酔下で治療を行います。術後にはカテーテル挿入部の疼痛や全身麻酔に伴う喉の違和感が残ることがありますが、多くは数日で治まります。
治療後にMRI検査は受けることができますか?
留置直後からMRI検査を受けることが可能です。
治療後に抗血栓薬(血をサラサラにする薬)は必要ですか?
治療後は一時的に抗血栓療法を強化する必要性がありますが、段階的に減量し、最終的に治療前よりも出血リスクの低い抗血栓療法を目指します。
