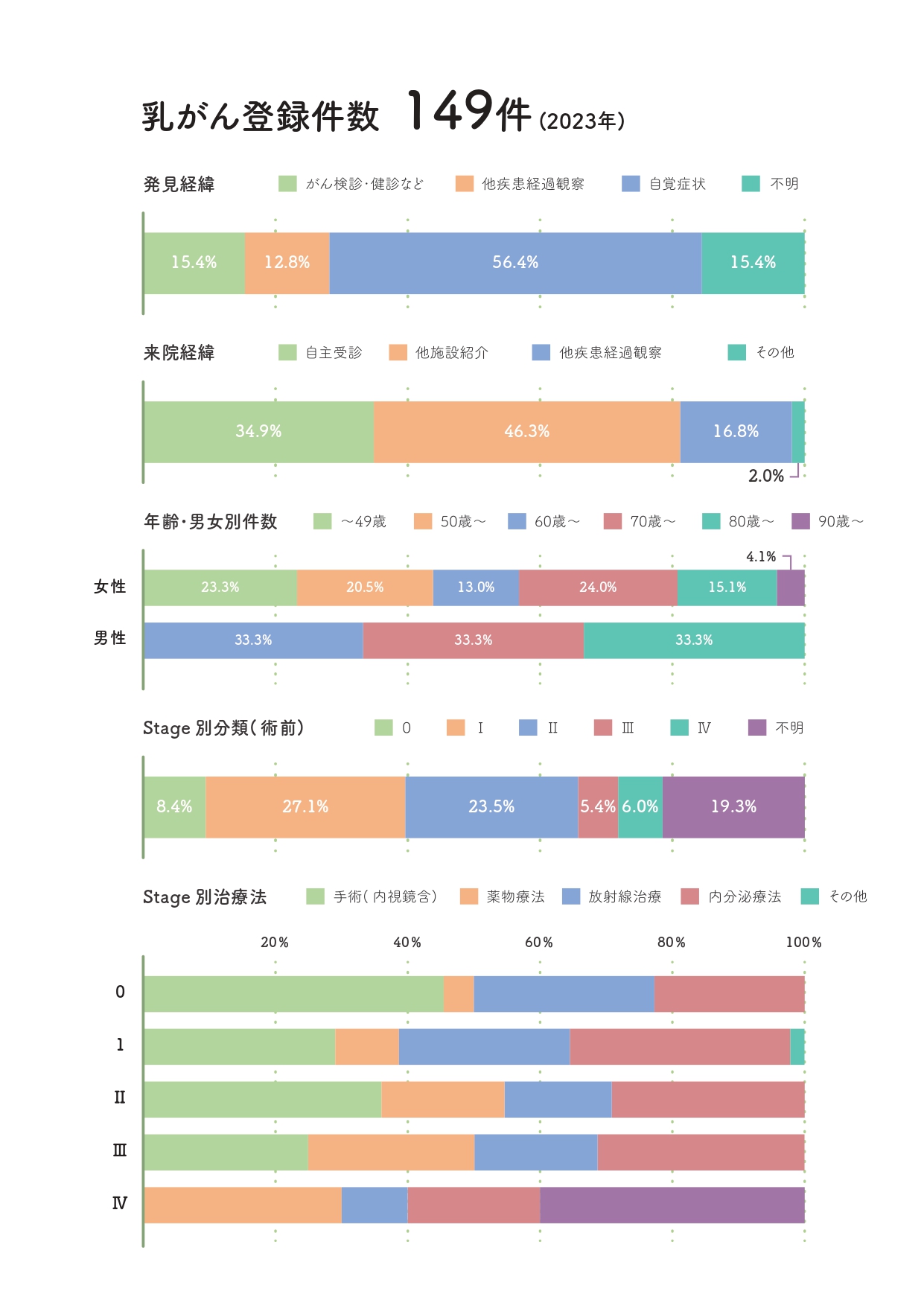
乳がんについて
乳がんは、日本人女性で罹患率の最も高いがんであり、罹患率・死亡数ともに増加傾向です。乳がんの罹患率は年齢によって異なり日本人の場合は45~69歳の間にピークがありますが、20歳代から80歳代以上でも罹患を認めます。治療の進歩に伴い、早期に発見して適切な治療を行えば治る可能性の高い疾患です。
乳がんはタイプと病期により治療方針が異なりますが、科学的根拠に基づいて推奨される標準治療を基本に、ご本人ご家族の価値観や希望を含めて検討します。早期乳がんの場合は手術、薬物療法、放射線治療を用いた集学的治療で根治を目指し、根治が難しい手術不能あるいは転移再発乳がんについては、延命とQOLの維持を目標に治療を検討します。
担当する医師
検査について
1.画像検査
当院では、乳がんの診断や治療効果の判定、治療後のフォローアップ等に以下検査が実施可能です。
- マンモグラフィー(トモシンセシス):女性放射線技師が検査を行います。
- 乳房超音波(エコー):女性技師或いは担当医師が検査を行います。
- 乳房MRI検査:生検の適応の検討、乳がんの広がり診断や、術前薬物療法の治療効果判定などに用います。
- PET-CT/CT:乳がんの診断となった場合、他臓器への転移の有無を検索する目的で施行することがあります。また、乳がん治療中の方の治療効果の確認のために用います。
- 乳房PET:乳がんの診断となった場合、乳房内の広がり診断や他病変の有無の精査目的で施行します。
- 骨シンチグラフィー:乳がんの診断となった場合、骨への転移の有無を精査する目的で行うことがあります。
2.病理検査
乳がんの治療方針の検討には正しい病理診断が必須です。当院では以下の検査が施行可能です。
- 穿刺吸引細胞診、分泌物細胞診:
超音波下でしこりやリンパ節に注射針を刺し、吸引して細胞を採取してスライドガラスに吹き付けて診断を行います。細胞数が少ないと診断が困難な場合があります。当院では、嚢胞など良性腫瘍を疑う場合の診断やリンパ節転移の精査として行うことがあります。また、乳頭分泌液を直接スライドに採取して液内の細胞の精査を行うこともあります。 - 組織診(針生検、吸引式乳房組織生検):
画像(超音波やマンモグラフィー)ガイド下に局所麻酔後、専用の針を用いてしこりの組織を一部切除し採取します。細胞診よりも多くの組織を得られるため、検査で得られる情報が多く正確です。また最近は、一部の治療薬の適応の判定や、多遺伝子アッセイ、がんゲノム検査なども病理組織を用いて行われるため、吸引式乳房組織生検のように十分な組織採取量を確保できる検査を行うこと増えています。 - 外科的摘出生検:
針を用いた生検では確定診断がつかなかった場合、病変全体を乳腺からくり抜くように摘出する手術を行う場合があります。
手術について
乳がんの手術には「乳房の手術」と「腋窩のリンパ節の手術」があり、「乳房の手術」には①乳房部分切除術と②乳房切除術(全摘)があります。
1.乳房部分切除術
しこり(乳がん)を含む乳腺組織を、周囲の正常乳腺を1-2cm程度の安全域をとって部分的に切除する方法です。術後、残存する乳房に放射線治療を行うことで、乳房切除術とほぼ同等の治療効果が得られます。
2.乳房切除術
がんが乳房内に広範囲に広がっている場合や、複数のがんが乳房内の離れた場所にある場合、乳頭直下にまで病変が及んでいる場合に行われる手術方法です。通常は大胸筋・小胸筋といった胸の筋肉は切除しませんが、がんが筋肉内まで浸潤している場合は切除を要することもあります。また、標準的には乳頭・乳輪も含めて切除をしますが、がんの状況によって、あるいは乳房再建を行う場合は乳頭・乳輪の温存を検討します。
※乳房再建:乳がんの手術による乳房の喪失に対し、人工物や自家組織を用いて乳房を再建する手術であり、形成外科と合同で行います。
「腋窩リンパ節の手術」には①センチネルリンパ節生検と②腋窩リンパ節郭清術があります。
1.センチネルリンパ節生検
センチネルリンパ節とは、腋窩のリンパ節の中で、最初にがん細胞がたどり着くリンパ節のことで、ここに転移がなければその先のリンパ節にも転移はないと考えられ、腋窩リンパ節郭清術は省略します。
手術前の検査で明らかな腋窩リンパ節への転移を認めない場合は、センチネルリンパ節生検の適応となり、アイソトープ(医療法放射性物質)及び蛍光色素を用いてセンチネルリンパ節を同定し摘出します。
2.腋窩リンパ節郭清術
手術前の検査で腋窩リンパ節転移を認めた場合や、センチネルリンパ節生検で転移を認めた場合は、腋窩のリンパ節を周辺組織ごと取り除く腋窩リンパ節郭清術を行います。
薬物療法について
乳がんの薬物療法には大きく分けて「ホルモン療法(内分泌療法)」「化学療法(抗がん剤治療)」「抗HER2療法」「PARP阻害剤」「CDK4/6阻害剤」「免疫チェックポイント阻害剤」があり、乳がんの性質(サブタイプ)や病期(ステージ)、BRCAという遺伝子の病的な変異の有無や、トリプルネガティブ乳がんの転移再発では腫瘍のPD-L1発現の有無などにより薬の種類や組み合わせが検討されます。
※乳がんの性質は、女性ホルモン受容体の有無、HER2蛋白の発現状態、Ki-67(がんの増殖の速さ)からサブタイプと呼ばれるグループに分類されます。また、病期はしこりの大きさ、リンパ節への転移の有無、他臓器への転移の有無により0期~Ⅳ期に分類されます。
放射線治療
早期乳がんの治療における放射線治療
乳房部分切除術では、手術で目に見えるがんを切除しますが、目に見えない微小ながんが残っている可能性があり、術後に放射線治療を追加することが標準です。乳房切除術後でも、しこりが大きい場合や腋窩リンパ節転移を認めた場合は、再発するリスクが高いため放射線治療が検討されます。いずれも2Gy(グレイ)を25回(50Gy)又は2.66Gyを16回(42.56Gy)行います。また、40歳以下の若い方は腫瘍床に、病理検査結果によっては追加で一部分だけ10Gyもしくは10.64Gy追加で照射を行うことがあります。
手術不能または転移再発乳がんの治療における放射線治療
腫瘍が皮膚から露出して出血や疼痛を認める場合は放射線治療により症状緩和を行うことがあります。また骨や脳への転移を認めた場合は、部位や症状により、痛みの緩和や症状の進行予防の目的で放射線治療を検討します。
診療実績
| 2022年 | 2023年 | 2024年 | |
|---|---|---|---|
| 乳房切除術+センチネルリンパ節生検 | 17 | 32 | 27 |
| 乳房切除術+腋窩リンパ節郭清術 | 8 | 12 | 14 |
| 乳房切除術 | - | - | 7 |
| 乳房部分切除術+センチネルリンパ節生検 | 21 | 18 | 43 |
| 乳房部分切除術+腋窩リンパ節郭清術 | 10 | 1 | 4 |
| 乳房部分切除術 | - | - | 3 |
| 合計 | 56 | 63 | 98 |
| 2022年 | 2023年 | 2024年 | |
|---|---|---|---|
| 再建(自家組織) | 2 | 5 | 7 |
| 再建(人工物) | 0 | 0 | 1 |
| 合計 | 2 | 5 | 8 |
がん登録件数