肝臓がんについて
肝臓にできる腫瘍は血管腫を除くと悪性である傾向があります。肝臓そのものから発生したがんと、他の臓器に発生したがんから肝臓に転移してきた転移性肝臓がんに区分されます。転移性肝臓がんの中でも、大腸がんからの転移である腫瘍は外科的切除が最も有効とされています。回数に限りがあるのではないので積極的に外科的切除に取り組む姿勢が重要となります。
原発性肝臓がんには肝細胞がん、肝内胆管がん、細胆管がん、混合型肝がん、肝芽腫など多種ありますが、90%以上は肝細胞がんです。疫学的にはこれまで肝炎ウイルス(B型、C型)や自己免疫性、アルコール性が主たる成因でしたが、近年は肝内の炎症性物質やインスリンに抵抗する因子など肥満や肝内の脂肪化と密接にかかわる肝細胞癌が増加しています。症状のない段階での検診拾い上げを積極的に啓蒙すべき時期に差し掛かったと言わざるを得ません。
担当する医師
検査について
1.血液検査
肝炎ウイルスについて
B型肝炎保有者は日本では150万人を推定されています。血液を媒介とした感染は刺青、覚醒剤に注射などで拡大に寄与した2C型肝炎ウイルス保有は200万人以上と推定されています。これらの肝炎ウイルスの有無を血液検査で予め自身で認識しておく必要があります。肝炎ウイルスの検査陽性では肝臓専門医の受診にて適切な観察期間の設定を行い、必要な観察および検査を行う要があります。
血液検査について
中性脂肪やコレステロール・血小板数・γGTPの数値をもとに肝内の脂肪化や線維化に対して画像にて評価することも大切なことです。
2.画像検査
肝に腫瘤が疑われる場合は主にCTとMRIにて病変の性状を判定します。
良悪性の判定や病変の拡がりを正確に診断します。各々の検査では適切に造影剤を使用することでその精度は格段に上昇することは事前に知っておくべきで検査に伴う被ばくや無駄なコスト削減になるからです。
一方、肝がんのハイリスク群の予測は極めて重要で肝脂肪・肝硬度測定を発がん予測で用いることができます。腹部超音波検査は非侵襲的な検査法で短時間に多くの情報を得ることができます。MRI検査(プロトン密度脂肪分画測定)は肝内脂肪を定量的に評価できる優れた手法です。
手術について
1.内科治療
肝動脈化学療法/肝動脈化学塞栓療法・ラジオ波焼灼療法
1978年山田らにて確率された経カテーテル的肝動脈内治療は2000年には非切除肝細胞癌のもっとも有効な方法として評価されています。抗がん剤と塞栓物質を用いる肝動脈化学塞栓療法と動注ポートを留置した局所抗がん剤投与法があります。病変の大きさ・個数・血行動態によって組み合わせて、腫瘍選択的に治療することで抗腫瘍効果や生存率の向上に寄与しています。ラジオ波焼灼療法は手術治療に匹敵する局所治療として有用です。経カテーテル的肝動脈内治療との併用は根治的に優れた局所コントロールを有しています。
2.外科手術
肝細胞がんには多くの治療法があります。治療法の選択は一般に、肝機能と肝細胞がんの進行の程度によって判断されます。CT、MRI、超音波や血液での肝機能検査などの精密検査が必要です。一般的に肝機能が良好で遠隔転移がなく、がんの個数が3個以内であれば、外科的切除が考慮されます。その他の治療についてはラジオ波焼灼療法、カテーテルによる塞栓療法、放射線治療があります。
外科的切除には、肝部分切除・肝亜区域切除・肝区域切除・肝葉切除があり、肝切除容量が大きくなるにつれて手術難度が上がります。またそれぞれに開腹手術と低侵襲手術(腹腔鏡やロボット支援下)があります。当科では低侵襲手術を積極的に導入していますが、その選択は、腫瘍の大きさや存在部位・患者さんの余病の程度などで総合的に判断しています。
放射線治療について
原発性肝がんや肝臓転移に対して、根治的な定位放射線治療が行われます。また症状緩和のために緩和的放射線治療が用いられます。
薬物療法について
外科的切除が難しい肝細胞がんに対する抗がん剤治療は、がんを完治させるほどの効果は残念ながらまだありませんが、治療後の生存期間は年々長くなっており、やがては長期間にわたってがんの進行を抑えることが可能になることが期待されます。また、抗がん剤治療が著効した場合に、その時点で外科的切除が考慮される場合はあります。
肝臓がん治療後の定期検査
肝細胞がんの手術を受けたあとは定期検査のための外来通院が必要になります。肉眼的にがんの取り残しがない根治的な手術であっても、術後経過中に再発が起こる場合があり、再発を早期に発見できれば再発に対する治療を早期に開始できると考えています。
通常、血液検査に加えてCTやMRI検査を定期的に行います。外来通院の頻度は、3か月から6か月に一回程度の受診が一般的です。手術後5年間は外来通院していただくことが望ましいです。また5年経過しても、残った肝臓に新しいがんが発生することがあるので、5年経過した後も、定期的に腹部超音波検査などを受けることが望ましいと考えられています。
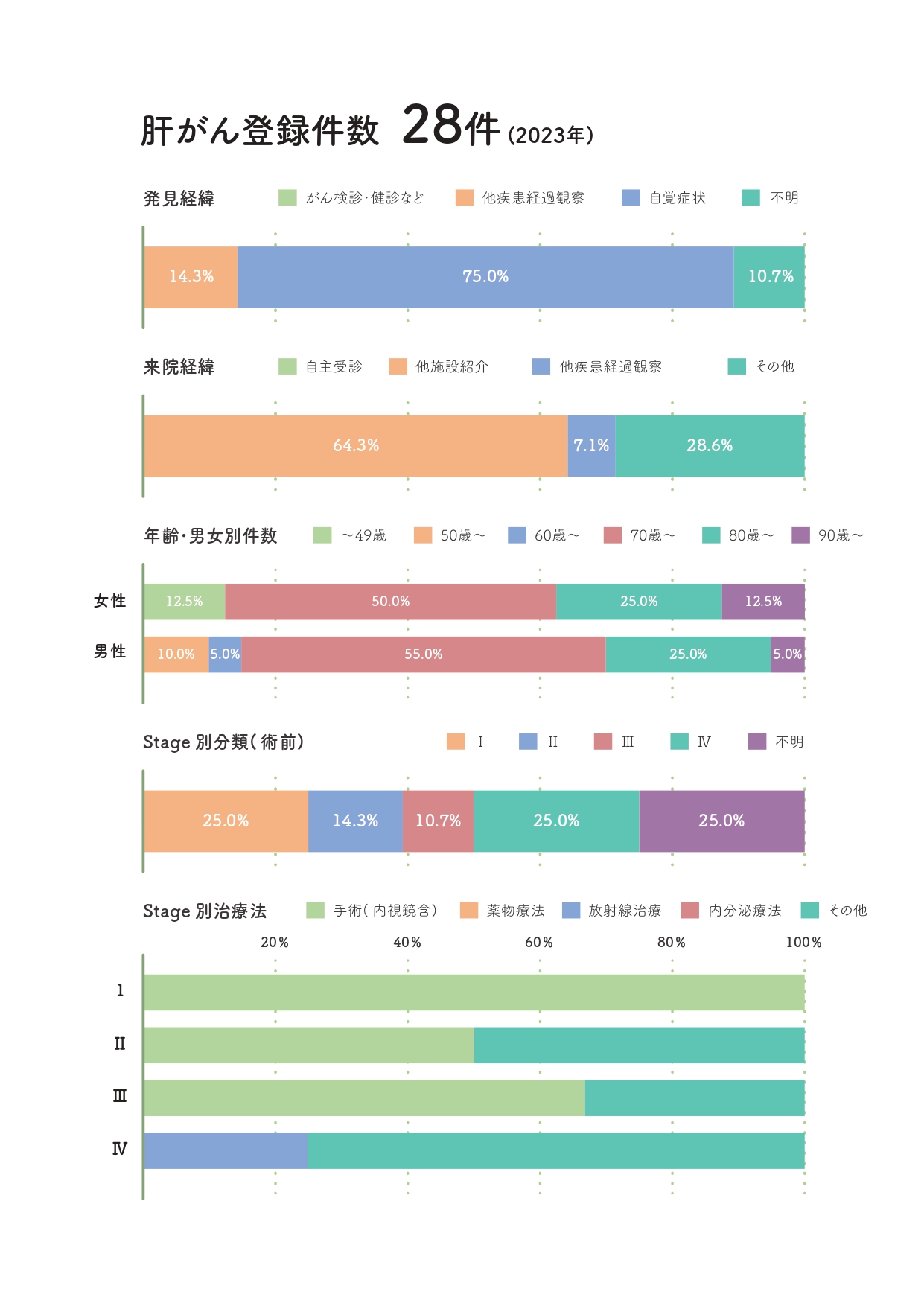
診療実績
内科領域診療実績
| 2020 | 2021 | 2022 | 2023 | 2024 | ||
|---|---|---|---|---|---|---|
| 上部内視鏡検査 | 6,607 | 7,084 | 7,027 | 7,283 | 8,088 | |
| 下部内視鏡検査 | 2,701 | 2,604 | 2,578 | 2,892 | 3,056 | |
| 内視鏡的ポリープ切除術(ポリペクトミー)、粘膜切除術(EMR) | 828 | 883 | 915 | 1,062 | 1,202 | |
| ポリペクトミー(上部・下部) | 382 | 624 | 727 | 861 | 941 | |
| EMR(上部) | 0 | 3 | 1 | 7 | 6 | |
| EMR(下部) | 446 | 256 | 187 | 194 | 255 | |
| 内視鏡的消化管早期悪性腫瘍粘膜下層剥離術(ESD) | 93 | 111 | 115 | 120 | 120 | |
| 食道 | 8 | 15 | 13 | 7 | 9 | |
| 胃 | 38 | 43 | 46 | 53 | 63 | |
| 十二指腸 | 1 | 1 | 2 | 5 | 2 | |
| 大腸 | 46 | 52 | 54 | 55 | 46 | |
| 経口内視鏡的筋層切開術(POEM) | 0 | 0 | 3 | 0 | 0 | |
| 腹腔鏡内視鏡合同胃局所切除術(LECS) | 4 | 4 | 1 | 0 | 0 | |
| 内視鏡的消化管止血術 | 106 | 173 | 215 | 164 | 195 | |
| 上部 | 74 | 119 | 147 | 82 | 128 | |
| 下部 | 32 | 54 | 68 | 82 | 67 | |
| 内視鏡的食道静脈瘤結紮術(EVL) | 24 | 27 | 27 | 16 | 24 | |
| 内視鏡的食道・胃静脈瘤硬化療法(EIS) | 6 | 6 | 1 | 2 | 0 | |
| 内視鏡的消化管バルーン拡張術(EBD) | 41 | 48 | 33 | 38 | 33 | |
| 内視鏡的消化管異物除去術 | 20 | 29 | 25 | 28 | 34 | |
| 内視鏡的消化管ステント留置術 | 26 | 22 | 24 | 50 | 40 | |
| 食道 | 5 | 4 | 0 | 5 | 3 | |
| 胃・十二指腸 | 2 | 5 | 4 | 11 | 12 | |
| 大腸 | 19 | 13 | 20 | 34 | 25 | |
| 胃瘻関連処置 | 80 | 79 | 86 | 108 | 91 | |
| 経皮内視鏡的胃瘻造設術(PEG造設) | 56 | 57 | 60 | 64 | 52 | |
| 胃瘻交換術 | 24 | 22 | 26 | 44 | 39 | |
| 内視鏡的逆行性胆膵管造影(ERCP) | 218 | 212 | 317 | 348 | 323 | |
| 小腸内視鏡下ERCP(DB-ERCP) | 3 | 4 | 5 | 6 | 14 | |
| 内視鏡的乳頭括約筋切開術(EST) | 113 | 82 | 118 | 171 | 172 | |
| 内視鏡的胆管結石除去術 | 85 | 93 | 104 | 154 | 125 | |
| 内視鏡的胆管ドレナージ術(ERBD、ENBD、ENGBD) | 98 | 87 | 175 | 140 | 102 | |
| 内視鏡的胆管ステント留置術 | 10 | 16 | 14 | 19 | 30 | |
| 内視鏡的膵管ステント留置術 | 5 | 3 | 8 | 15 | 10 | |
| 胆道鏡検査(POCS) | 0 | 0 | 1 | 0 | 4 | |
| 膵管鏡検査(POPS) | 0 | 0 | 0 | 0 | 0 | |
| 超音波内視鏡検査(EUS) | 49 | 76 | 83 | 272 | 320 | |
| 超音波内視鏡下穿刺吸引法(EUS-FNA) | 18 | 16 | 23 | 59 | 81 | |
| 超音波内視鏡下嚢胞ドレナージ術関連 | 1 | 6 | 3 | 2 | 10 | |
| 超音波内視鏡下胆道ドレナージ術関連 | 5 | 3 | 3 | 7 | 12 | |
| 経皮経肝胆嚢ドレナージ術(PTCD) | 10 | 5 | 12 | 2 | 8 | |
| 経皮経肝胆嚢ドレナージ術(PTGBD)、穿刺吸引術(PTGBA) | 13 | 9 | 8 | 10 | 3 | |
| 経皮経肝膿瘍ドレナージ術(PTAD) | 0 | 0 | 0 | 0 | 7 | |
| カプセル内視鏡検査 | 1 | 8 | 4 | 1 | 3 | |
| 小腸ダブルバルーン内視鏡検査 | 11 | 3 | 4 | 2 | 6 | |
| 内視鏡的イレウス管留置術 | 11 | 8 | 13 | 17 | 27 | |
| 上部 | 9 | 7 | 12 | 13 | 25 | |
| 下部 | 2 | 1 | 1 | 4 | 2 | |
| 超音波下肝生検(肝腫瘍生検含む) | 8 | 32 | 19 | 14 | 13 | |
| ラジオ波焼灼療法(RFA) | 1 | 9 | 2 | 0 | 1 | |
| 肝動脈塞栓術(TACE) | 0 | 0 | 0 | 0 | 0 | |
外科領域診療実績
| 手術症例数 | 2021年 | 2022年 | 2023年 |
|---|---|---|---|
| 全手術総数 | 1,101 | 1,167 | 1,033 |
| 鏡視下手術 | 516 | 587 | 545 |
| 全身麻酔手術 | 974 | 1,061 | 941 |
| 緊急手術 | 237 | 280 | 228 |
| 肝胆膵手術症例数 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|
| 全手術総数 | 43 | 37 | 54 | 78 | |
| 開腹 | 33 | 25 | 36 | 52 | |
| 低侵襲手術 | 鏡視下 | 10 | 12 | 12 | 19 |
| 内視鏡支援手術ロボット | - | - | 6 | 7 | |
※胆嚢摘出術、腹腔鏡下胆嚢摘出術は除く
がん登録件数